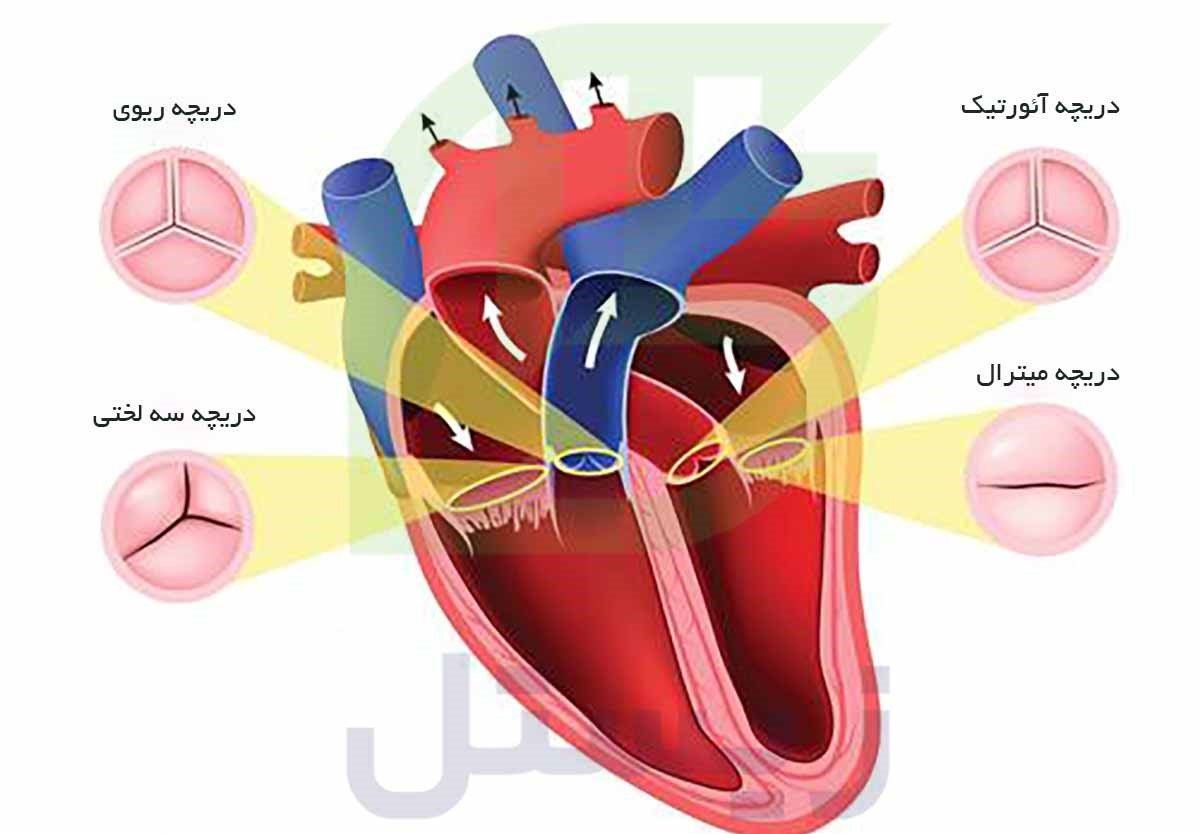
قلب از چهار حفره تشکیل شده است و هر یک از این حفرهها دارای یک دریچه هستند که جریان خون را از قلب به بقیه بدن کنترل میکنند. این چهار دریچه، دریچه سه لتی، دریچه ریوی، دریچه میترال و دریچه آئورت نام دارند. بیماری دریچه ای قلب زمانی رخ میدهد که حداقل یکی از این دریچهها به درستی باز یا بسته نشود.
این بیماری میتواند بزرگ شدن قلب یا نارسایی قلبی را به دنبال داشته باشد. نارسایی قلبی یک بیماری جدی است که قلب نمیتواند خون کافی پمپ کند و در نتیجه نیاز بدن به اکسیژن تامین نمیشود. مشکلات دریچه قلب با توجه به شرایط بیمار میتواند از بیماری خفیف تا بیماری با خطرات شدید دستهبندی شود. بسیاری از بیماریهای دریچهای قلب را می توان با دارو یا ترمیم و تعویض دریچه به کمک عمل جراحی و دیگر روشها درمان کرد. برای درک بهتر مشکلات ناشی از عملکرد نادرست دریچهها، وظیفه و مسئولیت هر دریچه در ادامه به صورت خلاصه شرح داده میشود.
فهرست عناوین
مسئولیت هر دریچه قلب چیست؟
در ابتدای چرخه گردش خون در بدن، خون کم اکسیژن که از بدن به قلب باز میگردد به دهلیز راست میریزد. دریچه سه لتی که دریچه بین دهلیز راست و بطن راست است، باز میشود تا خون به بطن راست پمپاژ شود.
جریان خون بین بطن راست و ریهها از طریق دریچه ریوی کنترل میشود پس برای جریان خون از بطن راست به سمت ریه جهت دریافت اکسیژن نیاز است تا دریچه ریوی باز شود. این خون حاوی اکسیژن بعد از ریهها به دهلیز چپ وارد میشود و با باز شدن دریچه میترال به بطن چپ پمپ میشود. دریچه آئورت جریان خون را از بطن چپ به داخل آئورت (شریان اصلی بدن شما) کنترل میکند. هنگامی که این دریچه باز میشود، خون غنی از اکسیژن به آئورت پمپ میشود و سپس برای سوخت بقیه بدن شما خارج میشود.
در بین هر کدام از این مراحل نیاز است تا دریچه بسته شود تا از جریان خون به سمت عقب و مخلوط شدن خون کم اکسیژن با خون غنی از اکسیژن جلوگیری کند. این جریان مداوم یک طرفه خون، اکسیژن را به سراسر بدن شما می رساند.
انواع بیماری دریچه قلب چیست؟
در ادامه انواع بیماری دریچه قلب که 3 نوع تنگی دریچه، افتادگی دریچه و نارسایی دریچه قلب هستند را بررسی میکنیم که هر کدام به چه شرایطی گفته میشوند و چه مشکلاتی را به همراه دارند.
1- بیماری تنگی دریچه قلب
در صورت سفت شدن دریچه، خروجی آن باریک میشود و دریچه نمیتواند به خوبی باز شود؛ در نتیجه خون نمیتواند به صورت کامل از آن خارج شود. اگر این بیماری شدید باشد ممکن است حتی بدن خون کافی را دریافت نکند. در ادامه اثرات تنگی هر یک از دریچهها به صورت مجزا بررسی میشود.
تنگی دریچه سه لتی
همانطور که گفته شد دریچه سه لتی بین دهلیز راست و بطن راست قرار دارد و در صورت باریک شدن خروجی آن، خون نمیتواند به درستی بین آن دو حفره انتقال یابد. این مسئله میتواند منجر به بزرگ شدن دهلیز و همچنین تغییر فشار و جریان خون در حفرهها و وریدهای اطراف شود. از طرفی کم شدن خونهای ورودی به بطن راست، میتواند باعث کوچکتر شدن آن شود و در نتیجه، خون کمتری به سمت ریهها برای جذب اکسیژن پمپ میشود.
تنگی دریچه ریوی
با باریک شدن این دریچه، جریان خونی که به سمت ریهها برای دریافت اکسیژن میروند کاهش مییابد. این مسئله، دریافت اکسیژن بقیه بدن از طریق خون را تحت تاثیر قرار میدهد. برای جبران مشکل تنگی دریچه ریوی، نیاز است تا بطن سختتر کار کند تا بتواند خون را از دریچه باریک عبور دهد به همین دلیل در اغلب مواقع باعث افزایش فشار در قلب میشود.
تنگی دریچه میترال
با باریک شدن این دریچه، جریان خون از دهلیز چپ به بطن چپ تحت تاثیر قرار میگیرد. از آنجایی که حجم خون حامل اکسیژن کاهش مییابد می تواند علائم خستگی و تنگی نفس را نیز به دنبال داشته باشد. از طرفی، فشار خونی که در داخل دهلیز باقی مانده و موفق به انتقال به بطن نشده است میتواند دهلیز را بزرگ کند و باعث تجمع مایع در ریهها شود.
تنگی دریچه آئورت
با باریک شدن دریچه آئورت، انتقال خون به بدن با محدودیت مواجه میشود. برای غلبه کردن بر این محدودیت نیاز است تا بطن انقباضهای سختتری داشته باشد که اغلب میتواند باعث ضخیم و بزرگ شدن ماهیچههای بطن چپ شود که به این مشکل هیپروتروفی گفته میشود و در نهایت کارایی قلب کاهش مییابد.
2- بیماری افتادگی دریچه قلب (لغزش از جای خود) یا پرولاپس ( Prolapse ):
هر کدام از دریچهها لت یا فلپ دارند و با کمک آنها خون را هدایت میکنند. پرولاپس یا افتادگی دریچه قلب به علت از جا خارج شدن یا تشکیل برآمدگی در فلپها رخ میدهد. این تغییر شکل دریچه میتواند عملکرد آن را تحت تاثیر قرار بدهد به طوری که دریچه نتواند به درستی بسته شود. با بسته نشدن کامل دریچه، خون امکان حرکت و نشتی به سمت عقب را دارد که برخلاف جریان یک طرفه خون در بدن است.
افتادگی دریچه میترال
در پرولاپس دریچه میترال، دریچه نمیتواند کامل بسته شود. در زمان انقباض بطنها، قسمتی یا تمام دریچه میترال به سمت دهلیز برآمده میشود؛ به همین دلیل مقدار کمی خون میتواند به دهلیز بازگردد. سندرم کلیک-سوفل، سندرم بارلو یا سندرم دریچه فلاپی از دیگر نامهای پرولاپس دریچه میترال هستند.
افتادگی دریچه سه لتی، ریوی و آئورت
این افتادگیها نسبت به افتادگی دریچه میترال غیرمتداولتر هستند. در این بیماریها هم مانند میترال لتها به درستی بسته نمیشوند و در بقیه نقاط قلب امکان نشت خون به عقب به وجود میآید.
3- بیماری نارسایی دریچه قلب (نشتی) یا رگورژیتاسیون ( regurgitation ):
در رگورژیتاسیون به علت این که دریچه به شکل مناسبی بسته نشده است، خون اجازه حرکت و جریان به سمت عقب را دارد که برخلاف جریان یک طرفه خون داخل بدن است. این جریان مخالف باعث میشود که فشار بیشتری به قلب وارد شود، کارایی قلب در پمپاژ کردن خون کاهش یابد و در تامین خون حامل اکسیژن برای بدن دچار مشکلاتی شود.
نارسایی دریچه سه لتی
اگر دریچه سه لتی نتواند به درستی بسته شود، خونی که قرار بوده است از بطن راست به سمت ریهها جریان داشته باشد میتواند بر خلاف جهت مورد نظر حرکت کند و به سمت دهلیز راست برود. این برگشت خون میتواند باعث بزرگ شدن دهلیز شود.
نارسایی دریچه ریوی
بطن راست خون را برای دریافت اکسیژن به داخل ریهها پمپ میکند؛ اگر که دریچه ریوی کامل بسته نشود خون میتواند از ریه در جهت مخالف حرکت کند و به داخل بطن بازگردد. این حرکت مخالف خون باعث میشود تا خون حامل اکسیژن با خونی که هنوز داخل بطن است و اکسیژن ندارد مخلوط شود و درنتیجه، بدن دسترسی کمتری به خون اکسیژندار داشته باشد.
نارسایی دریچه میترال
در این نارسایی، هنگام انقباض بطن مقداری از خون از طریق دریچه میترال به دهلیز چپ جریان پیدا میکند. در این نارسایی علاوه بر این که مقدار خون در دسترس بدن کاهش مییابد؛ مقدار و فشار خون داخل دهلیز چپ را نیز افزایش میدهد. در بعضی موارد که آسیب دیدگی شدیدتر است، میتواند باعث شود که دهلیز بزرگ شود و در ریهها مایع جمع شود.
نارسایی دریچه آئورت
اگر با هر ضربان قلب، خون اکسیژندار از آئورت به سمت عقب نشت کند؛ مقدار خونی که به بدن میرسد کاهش مییابد و قلب برای جبران این کمبود، باید بیشتر فعالیت کند که با گذشت زمان ممکن است باعث ضخیم شدن دیواره بطن شود (هیپروتروفی) که منجر به افزایش خطر نارسایی قلبی میشود.
علل بیماری دریچه قلب
بیماری دریچه قلب میتواند هم در طی زندگی توسط علتهای اکتسابی ایجاد شود و هم میتواند به شکل مادرزادی باشد و دریچهها قبل یا هنگام تولد آسیب دیده باشند. علت بروز بیماری دریچه قلبی همیشه قابل تشخیص نیست و تحقیقات برای بررسی علتهای مختلفی که احتمال بروز این بیماری را بالا میبرند ادامه دارد.

علل مادرزادی بیماری دریچه ای قلب
بیماری دریچه قلب میتواند یک بیماری مادرزادی باشد و در اندازه یا شکل غیرمعمول دریچه و یا حتی اتصال نامناسب با آن به قلب، خود را نشان بدهد.
بیماری دریچه آئورت دو لتی یک بیماری مادرزادی است. دریچه آئورت به شکل معمول از سه لت تشکیل شده است؛ در حالی که در این بیماری تنها دو لت دارد. نبود لت سوم در دریچه آئورت میتواند فرایند باز و بسته شدن دریچه را تحت تاثیر قرار بدهد و مانع انجام درست آن شود. دریچههای آئورتی که از لت سوم برخوردار نیستند بیشتر از حالت معمول در معرض مشکلاتی مانند تنگی دریچه آئورت هستند که در انتها ممکن است باعث بروز نارسایی قلبی شود.
سندرم مارفان یک اختلال ژنتیکی در بافت همبند بدن است. بافت همبند اتصال بین سلولها، اندامها و بافتهای بدن را ممکن میسازد. افراد مبتلا به این سندرم میتوانند در اتصال دریچههای قلب دچار مشکل باشند و دچار افتادگی دریچه میترال و نارسایی دریچه آئورت شوند.
علل اکتسابی
تب روماتیسی از بیماریهای التهابی است که در صورت کنترل نشدن میتواند تاثیرات منفی بر دریچههای قلب بگذارد. شروع تب روماتیسمی معمولا با گلودرد استرپتوکوکی یا عفونت استرپتوکوکی (باکتری های استرپتوکوک) است. در هنگام مبارزه بدن با عفونت استرپتوکوکی، دریچههای قلب میتوانند آسیب ببینند.
پرتو درمانی برای کنترل سرطان سینه، احتمال ابتلا به بیماریهای دریچه قلب را افزایش میدهد.
بالا رفتن سن و پیری از دیگر عوامل تاثیر گذار در بالا رفتن احتمال مشکلات دریچه قلب هستند.
علل دیگر بیماری دریچه ای قلب
- بیماری عروق کرونر
- آسیب به عضله قلب در اثر حمله قلبی
- دیگر بیماریهای عضله قلب (کاردیومیوپاتی)
- اختلالات متابولیک مانند کلسترول خون بالا
- تومور در قلب
- داروهای خاص
علائم بیماری دریچه قلب
بیماری دریچه قلب هم میتواند سریع و هم در طی یک بازه طولانی به وجود بیایند. اگر بیماری به آرامی و در یک بازه زمانی بلند مدت پیشرفت کند ممکن است تا زمانی که به وضعیت پیشرفته برسد هیچ علائمی از خود نشان دهد. و در زمانی که به سرعت ایجاد میشود ممکن است بیماران علائم زیر را تجربه کنند.
- تنگی نفس
- درد در ناحیه قفسه سینه
- خستگی
- سرگیجه یا غش
- تب
- بالا رفتن وزن ناگهانی
- تپش قلب ناشی از ضربان نامنظم قلب
- فشار خون پایین یا بالا (وابسته به نوع بیماری دریچهای)
- تورم پا
- درد در ناحیه شکم به دلیل بزرگ شدن کبد (در صورت وجود اختلال در عملکرد دریچه سه لتی)
علائم و نشانههای بیماری دریچه قلب میتواند مشابه با دیگر بیماریها و مشکلات پزشکی باشد. برای تشخیص نهایی به پزشک متخصص مراجعه کنید.
بیماری دریچه قلب چگونه تشخیص داده می شود؟
اگر صداهای قلبی شنیده شده با گوشی پزشکی غیرطبیعی باشد، پزشک ممکن است به بیماری دریچه قلب مشکوک شود. این معمولا اولین قدم در تشخیص بیماری دریچه قلب است. سوفل قلب مشخص (صدای غیرطبیعی قلب به دلیل جریان خون نامنظم در دریچه) ممکن است نشان دهنده نارسایی یا تنگی دریچه باشد. پزشکان ممکن است از یکی از آزمایشات زیر برای تعیین نوع بیماری دریچه و میزان آسیب استفاده کنند.
الکتروکاردیوگرام (ECG)
الکتروکاردیوگرام یا نوار قلب (ECG یا EKG) که فعالیت الکتریکی قلب را ثبت میکند، ریتمهای غیرطبیعی (آریتمی) را نشان میدهد و گاهی اوقات میتواند آسیب به عضله قلب را تشخیص دهد. شما به راحتی میتوانید نوار قلب شش کاناله خود را در منزل با دستگاه نوار قلب همراه زیستل انجام دهید.
اکوکاردیوگرافی (اکو)
این آزمایش غیرتهاجمی از امواج صوتی برای ارزیابی حفره ها و دریچه های قلب استفاده میکند. امواج صوتی با عبور مبدل اولتراسوند از روی قلب، تصویری را روی مانیتور ایجاد می کنند. این روش از بهترین آزمایشها برای ارزیابی عملکرد دریچه قلب است.
اکوکاردیوگرافی ترانس مری (TEE)
در این آزمایش، یک مبدل کوچک اولتراسوند به مری منتقل می شود. در این روش، تصاویر قلب از داخل مری که نزدیک به قلب است تهیه میشود و دندهها یا ریهها در مسیر تهیه تصاویر نیستند.
اشعه ایکس قفسه سینه
این آزمایش از پرتوهای انرژی الکترومغناطیسی نامرئی برای تولید تصاویری از بافتهای داخلی، استخوانها و اندامها روی فیلم استفاده میکند. اشعه ایکس می تواند بزرگ شدن هر قسمت از قلب را نشان دهد.
کاتتریزاسیون قلبی
این آزمایش از طریق وارد کردن یک لوله کوچک و توخالی (کاتتر) از طریق یک شریان بزرگ در پا یا بازو که منتهی به قلب است انجام میشود تا تصاویری از قلب و رگهای خونی ارائه کند. این روش برای تعیین نوع و شدت برخی از اختلالات دریچه مفید است.
تصویربرداری رزونانس مغناطیسی (MRI)
این آزمایش با کمک ترکیبی از آهنرباهای بزرگ، فرکانسهای رادیویی و یک کامپیوتر، تصاویر دقیق از اندامها و ساختارهای بدن ایجاد میکند.
درمان بیماری دریچه قلب چیست؟
انتخاب نوع درمان بستگی به شدت بیماری دریچه قلب شما دارد. اگر مشکل دریچه قلب شما جزئی باشد، ممکن است نیازی به درمان نداشته باشید. شما به طور مرتب معاینه می شوید تا ببینید که آیا وضعیت شما بدتر می شود یا خیر.
اگر مشکل دریچه قلب شما باعث ایجاد علائم شده است، ممکن است دارو تجویز شود. اگر وضعیت شما وخیمتر باشد، ممکن است به درمان فشردهتری نیاز داشته باشید. گزینههای درمانی تعمیر یا تعویض دریچه همزمان با استفاده از دارو را شامل میشود. روش مورد استفاده به سن، سلامت عمومی، دریچه ای که تحت تاثیر قرار گرفته و نوع و شدت بیماری شما بستگی دارد. شما و پزشکتان در مورد گزینههای درمانی صحبت میکنید و تصمیم میگیرید که چه چیزی برای شما و وضعیت شما بهتر است.
مصرف دارو برای درمان بیماری دریچه قلب
دارو نمیتواند بیماری دریچه ای قلب را درمان کند، اما ممکن است تورم، ریتم غیر طبیعی قلب، فشار خون بالا و سایر علائم را تسکین دهد. داروهای زیر از نمونه داروهایی هستند که دکتر شما ممکن است با توجه به شرایط شما تجویز کند:
- دیورتیکها برای کاهش تورم و تجمع مایعات در بدن.
- رقیق کنندههای خون برای جلوگیری از لخته شدن خون و کاهش خطر سایر مشکلات قلبی.
- داروهای کنترل آریتمی برای جلوگیری از ضربان قلب نامنظم یا سریع (آریتمی).
- اگر علاوه بر بیماری دریچه قلب به بیماری قلبی دیگری نیز مبتلا هستید، ممکن است داروهایی برای کاهش بار کاری بر روی قلب و تسکین علائم شما تجویز شود.
تعمیر یا تعویض دریچه از طریق جراحی
در گذشته، از جراحی قلب باز برای ترمیم یا جایگزینی دریچههای قلب استفاده میشد. در این روش یک برش بزرگ در قفسه سینه ایجاد میشود و قلب برای مدتی متوقف میشود تا جراح بتواند دریچه(ها) را تعمیر یا جایگزین کند. تکنیکهای جدیدتری برای تعویض یا ترمیم دریچههای قلب جایگزین روش قبلی شده است که برشهای کوچکتری ایجاد میکنند و در نتیجه موجب درد کمتری پس از درمان میشود و مراقبتهای بعد عمل کمتری نیز نیاز دارد.
چه داروهایی بعد از جراحی قلب باز استفاده میشوند؟
بسیار مهم است که داروهایی که برای شخص شما توسط پزشکتان تجویز میشود را مصرف کنید اما تعدادی از داروهای متداول که بعد جراحی قلب باز استفاده میشوند در ادامه آورده شدهاند.
- آسپرین دارویی است که فعالیت پلاکتها را کاهش میدهد به همین دلیل از تشکیل لختههای خونی جلوگیری میکند از شایع ترین عوارض جانبی آن سوء هاضمه، حالت تهوع یا استفراغ هستند.
- بتا بلاکرها داروهایی هستند که ضربان قلب، فشار خون و نیاز قلب به اکسیژن را کاهش می دهند. از شایع ترین عوارض جانبی آن ضربان قلب پایین، فشار خون پایین، سرگیجه، سردرد، خستگی، سردی دست ها و پاها است. در هنگام استفاده از بتا بلاکرها هنگام ایستادن احتیاط کنید و به آهستگی بلند شوید.
- مسدود کنندههای ACE و ARB داروهایی هستند که اغلب برای درمان فشار خون بالا استفاده میشوند. شایع ترین عوارض جانبی عبارتند از فشار خون پایین، سرگیجه، سردرد، سرفه خشک و طعم غیرطبیعی است.
- کنترل کنندههای چربی تقریباً به همه بیماران پس از جراحی قلب باز دارویی برای کاهش لیپیدها داده می شود. کاهش کلسترول می تواند قبل و بعد از جراحی مفید باشد زیرا میتواند مانع پیشرفت و تجمع پلاک در شریان ها و عروق پیوند شده شود. استاتینها رایجترین داروهایی هستند که برای کاهش سطح کلسترول استفاده میشوند. ممکن است از داروهای دیگر نیز استفاده شود. شایع ترین عوارض جانبی آن عبارتند از سردرد، اسهال، درد شکم و علائم شبیه آنفولانزا. در صورت مشاهده درد یا ضعف شدید عضلانی با پزشک خود مشورت کنید.
- مسکنها برای کاهش درد میتوانند جزو داروهای تجویز شده برای شما باشند. اغلب این داروها برای تا دو هفته پس از ترخیص از بیمارستان تجویز میشوند. شایع ترین عوارض جانبی آن یبوست، خشکی دهان، خارش، خواب آلودگی یا احساس خستگی، سردرد، سرگیجه و گاهی اوقات توهم هستند. برای تداخلات دارویی این مسکنها حتما با پزشک خود مشورت کنید و از رانندگی هنگام مصرف این داروها خودداری کنید.
تغییر سبک زندگی
با داشتن یک سبک زندگی سالم و کنترل فشارخون، قند خون و کلسترول خود میتوانید خطر ابتلا به بیماریهای قلبی و سکته را کاهش دهید. تعدادی از تغییراتی که در راستای سبک زندگی سالم میتوانید داشته باشید در پایین آورده شده است.
- سیگار نکشید.
- فعالیت بدنی بیشتری داشته باشید.
- برای رسیدن به یک وزن سالم تلاش کنید.
- یک رژیم غذایی متعادل و سالم داشته باشید – برخی از رژیم های غذایی خاص وجود دارد که می توانید از آنها پیروی کنید که ثابت شده است خطر بیماری قلبی را کاهش می دهد.
- کمتر الکل بنوشید.
- استرس را مدیریت کنید.
با توجه به وابسته بودن میزان تاثیر هر کدام از این موارد به وضعیت فعلی شما، با پزشک خود در مورد تغییرات سبک زندگی که بیشترین سود را برای شما دارد صحبت کنید.
زندگی با بیماری دریچه قلب
بسیاری از افرادی که بیماری دریچه قلب دارند زندگی کاملی دارند. در اینجا مواردی وجود دارد که باید هنگام یادگیری زندگی با وضعیت قلبی خود از آنها آگاه باشید.
بیماری دریچه ای قلب می تواند خطر ابتلا به نارسایی قلبی را افزایش دهد، در این بیماری، عضله قلب شما آنقدر قوی نیست که بتواند خون کافی را در بدن پمپاژ کند. به همین دلیل مهم است که از علائم خود آگاه باشید و هرگونه تغییر در سلامت خود را به تیم مراقبت های بهداشتی خود گزارش دهید.
شما ممکن است در معرض خطر بیشتری برای اندوکاردیت عفونی باشید. اگر به کار دندانپزشکی نیاز دارید، دندان های خود را تمیز کنید یا تحت هر گونه اقدامات پزشکی مربوط به سیستم تنفسی خود (مانند برونکوسکوپی، برداشتن لوزه یا آدنوئیدکتومی) هستید، حتما با دندانپزشک یا پزشک خود صحبت کنید. ممکن است قبل و بعد از این درمانها نیاز به مصرف آنتی بیوتیک داشته باشید.
واکسن های پیشگیری از آنفولانزا و ذات الریه یکی دیگر از راههای پیشگیری برای سالم ماندن است. بسیاری از افراد مبتلا به مشکلات مزمن قلبی کمتر قادر به مبارزه با عفونتها هستند. شما ممکن است بیشتر مستعد ابتلا به عفونتهای دستگاه تنفسی باشید که میتواند منجر به عوارض جدی و حتی مرگ شود. در مورد واکسن آنفولانزا با پزشک خود صحبت کنید.
قلب زنان و مردان متفاوت است که منجر به تفاوت در درمان و مراقبت آنها میشود. این امر به ویژه در مورد زنانی که قصد دارند بچه دار شوند صادق است. حتما شرایط خود را با پزشک در میان بگذارید.


