کاردیومیوپاتی چیست؟
بیماری کاردیومیوپاتی یک بیماری مرتبط با عضلات قلب است. در کاردیومیوپاتی دیوارههای حفرههای قلب کشیده، ضخیم یا سفت میشوند. این اختلال در عضلات قلب میتواند بر کارایی قلب برای پمپاژ خون در بدن تاثیر بگذارد. در این بیماری گاهی ریتم قلب نیز تحت تاثیر قرار میگیرد و مشکلات آریتمی (ضربان نامنظم قلب) نیز دیده میشود.
اکثر بیماران به دلایل ارثی به بیماری کاردیومیوپاتی مبتلا میشوند. البته کاردیومیوپاتی میتواند ناشی از شرایط و دلایل دیگری مانند مصرف الکل، فشار خون بالا، بیماری عروق کرونری و … نیز باشد. برای برخی از بیماران، علت اصلی بیماریهای عضلانی هرگز مشخص نمیشوند. افراد در هر سنی میتوانند تحت تاثیر کاردیومیوپاتی قرار بگیرند.
در بیماری کاردیومیوپاتی، قلب به مرور زمان می تواند ضعیف شود و در نهایت میتواند منجر به نارسایی قلبی شود. برای بعضی از افراد درمانهای مختلف میتواند کمک کند و در بعضی دیگر وابسته به شرایط و نوع بیماری ممکن است نیاز به پیوند قلب داشته باشند.
فهرست عناوین
انواع کاردیومیوتاپی کدامند؟
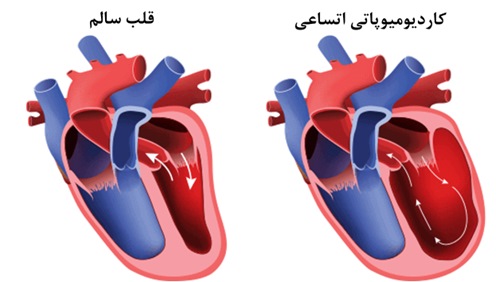
کاردیومیوپاتی اتساعی (Dilated Cardiomyopathy) چیست و چه خطراتی دارد؟
در کاردیومیوپاتی اتساعی، مرکز اصلی پمپاژ خون قلب، یعنی بطن چپ بزرگ میشود و دیوارههای ماهیچهای قلب کشیده میشوند که منجر به نازک شدن آن میشود. نازک شدن دیوارههای ماهیچهای قلب باعث کم شدن قدرت انقباض قلب میشود و بعد از هر انقباض خون داخل بطن به صورت کامل تخلیه نمیشود و در نتیجه باعث کاهش کارایی قلب برای پمپاژ خون در بدن میشود. علت آن میتواند ژنتیک و یا آسیب ناشی از حمله قلبی باشد ولی در اغلب موارد ناشناخته است.
در صورت تشدید وضعیت بیماری کاردیومیوپاتی اتساعی، میتواند منجر به نارسایی قلبی و یا سایر مشکلات قلبی عروقی شود. از علائم نارسایی قلبی، تنگی نفس، خستگی و تورم مچ پا هستند. همچنین در افراد مبتلا به کاردیومیوپاتی اتساعی احتمال ایجاد مشکلات دریچه قلب، ضربان قلب نامنظم و ایجاد لخته خون وجود دارد. به همین دلیل نیاز است تا بیماران به صورت منظم با پزشک خود در ارتباط باشند تا وضعیت آنها به صورت منظم نظارت شود.
چه عواملی خطر ابتلا به کاردیومیوپاتی اتساعی را افزایش میدهند؟
کاردیومیوپاتی اتساعی یک بیماری مرتبط با سن نیست و هم کودکان و هم بزرگسالان میتوانند تحت تاثیر قرار بگیرند. موارد ذکر شده در ادامه میتوانند از علل بیماری کاردیومیوپاتی اتساعی باشند.
- ارث و ژن
- بیماری زمینهای دیگر
- فشار خون بالا کنترل نشده
- سبک زندگی ناسالم، مانند غنی نبودن رژیم غذایی از ویتامینها و مواد معدنی، مصرف الکل و مصرف دارو بدون تجویز پزشک
- عفونت ویروسی که باعث التهاب عضله قلب شود
- بیماریهای دریچه قلب
- بیماری بافتها یا رگهای خونی – مانند گرانولوماتوز همراه با پلی آنژیت (GPA)، سارکوئیدوز، آمیلوئیدوز، لوپوس، پلی آرتریت ندوزا، واسکولیت یا دیستروفی عضلانی
- بارداری – کاردیومیوپاتی حین زایمان نادر است و گاهی در دوران بارداری یا در عرض 3 ماه پس از تولد نوزاد ایجاد میشود.
اما برای بسیاری از افراد نیز علت این بیماری نامشخص است.
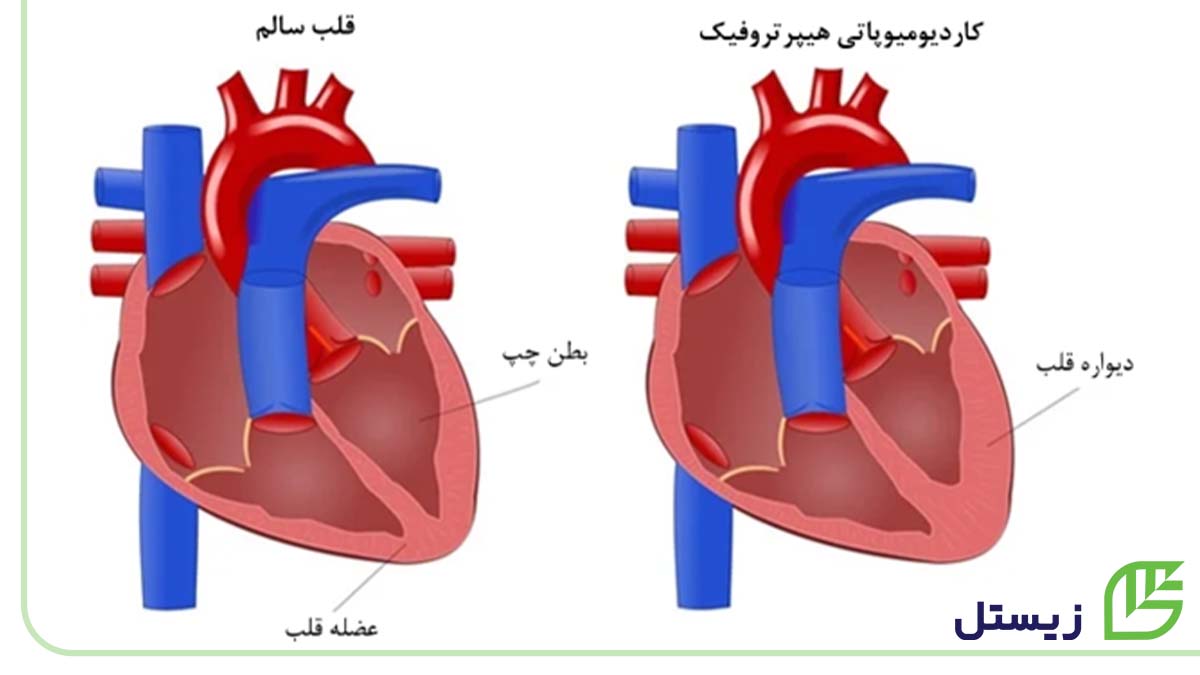
کاردیومیوپاتی هیپرتروفیک (Hypertrophic cardiomyopathy) چیست و چه خطراتی دارد؟
کاردیومیوپاتی هیپرتروفیک، باعث ضخیم شدن دیوارههای حفرههای قلب میشود. ضخیم شدن دیوارهها باعث کاهش ظرفیت حفرههای قلب میشود و خون کمتری را میتواند در خود نگه دارد. همچنین قلب به درستی نمیتواند استراحت کند و ممکن است باعث سخت شدن دیواره قلب شود. این مشکل میتواند باعث مسدود شدن جریان خون در قلب نیز شود.
کاردیومیوپاتی هیپرتروفیک بر روند زندگی عادی تاثیر نمیگذارد. بعضی از بیماران علائمی ندارند و نیازی به درمان نیز ندارند. البته این بیماری جدی است و نیاز به پیگیری وضعیت از طریق پزشک دارد. کاردیومیوپاتی هیپرتروفیک علت بسیاری از مرگهای ناگهانی و پیشبینی نشده در سنین کودکی و همچنین ورزشکاران جوان است.
این بیماری میتواند باعث تشدید علائم نارسایی قلبی شود و یا موجب به آریتمی (فیبرلاسیون دهلیزی) شود. در نوعی از این بیماری، جریان خونی که از قلب خارج میشود محدود میشود و کاهش مییابد که به نام کاردیومیوپاتی هیپرتروفیک انسدادی شناخته میشود. همچنین ضخیم شدن دیوارهها، میتواند باعث ایجاد نشتی در دریچه میترال شود و خون به سمت عقب به دهلیز بازگردد. از دیگر مشکلات ناشی از کاردیومیوپاتی هیپرتروفیک بالا رفتن احتمال عفونت قلبی یا اندوکاردیت است. این مشکلات قلبی ممکن است باعث بروز مواردی مانند سرگیجه، درد قفسه سینه، تنگی نفس و از دست دادن هوشیاری موقت شود.
افراد مبتلا به کاردیومیوپاتی هیپرتروفیک شدید، باید به صورت منظم با پزشک خود در ارتباط باشند تا وضعیتشان کنترل شود و سطح فعالیت بدنی مجاز برای آنها مشخص شود. همچنین پزشک میتواند تغییراتی در سبک زندگی که میتواند باعث بهبود و کنترل وضعیت قلبی آنها شود را برایشان توضیح دهد.

چه عواملی خطر ابتلا به کاردیومیوپاتی هیپرتروفیک را افزایش میدهند؟
تعداد افراد مبتلا به کاردیومیوپاتی هیپروتروفیک حدود 2/0 تخمین زده میشود و چندین علت برای ابتلا به این بیماری وجود دارد که مهمترین آنها ژن است. ژن این بیماری میتواند از والدین به ارث برده شود و به فرزندان نیز منتقل شود. در واقع به علت این نقص ژن، ساختار عضلههای قلب مشکل دارد. البته برخی از افراد که این ژن را به ارث میبرند ممکن است هرگز به این بیماری مبتلا نشوند.
دیگر علتهایی که احتمال ابتلا به کاردیومیوپاتی هیپروتروفیک را افزایش میدهند فشارخون بالا و همچنین افزایش سن است. در بسیاری از موارد نیز علت کاردیومیوپاتی هیپروتروفیک را نمیتوان مشخص کرد.
کاردیومیوپاتی محدود کننده (Restrictive cardiomyopathy) چیست و چه خطراتی دارد؟
کاردیومیوپاتی محدود کننده یک بیماری شایع نیست و ابتلا به آن نادر است به طوری که در بین افرادی که مبتلا به کاردیومیوپاتی هستند تنها 5% از آنها دچار این نوع هستند. این بیماری اکثرا در کودکان دیده میشود البته ممکن است برای همه سنین رخ دهد. در کاردیومیوپاتی محدود کننده دیوارههای حفرههای قلب سفت و سخت میشوند و پس از هر انقباض نمیتوانند به درستی وارد مرحله استراحت شوند، در نتیجه قلب نمیتواند بعد از هر تپش مانند قبل پر از خون شود.
این اختلال در کارکرد قلب باعث میشود جریان خون کاهش بیابد و در صورت تشدید باعث نارسایی قلبی شود. در صورت خفیف بودن بیماری ممکن است بیمار هیچ علائمی نداشته باشد اما اگر باعث نارسایی قلبی شود فرد علائم مختلفی را ممکن است تجربه کند. از علائم نارسایی قلبی، تنگی نفس، نفخ و تهوع، خستگی، تورم مچ پا، افزایش وزن و آریتمی قلبی را میتوان نام برد.
چه عواملی خطر ابتلا به کاردیومیوپاتی محدود کننده را افزایش میدهند؟
اگر چه در بعضی بیماران، ابتلا به کاردیومیوپاتی محدود کننده ارثی است، اما در اکثر موارد علت بروز این بیماری نامشخص است. این بیماری ممکن است برای هر کسی رخ دهد اما در صورت دارا بودن موارد زیر احتمال ابتلا کاردیومیوپاتی محدود کننده افزایش مییابد:
- آمیلوئیدوز
- بیماری بافت همبند.
- هموکروماتوز (بیش از حد آهن).
- سارکوئیدوز
همچنین اگر سابقه شیمی درمانی و پرتو درمانی برای درمان سرطان وجود داشته باشد، احتمالا ابتلا به کاردیومیوپاتی محدود کننده افزایش پیدا میکند.
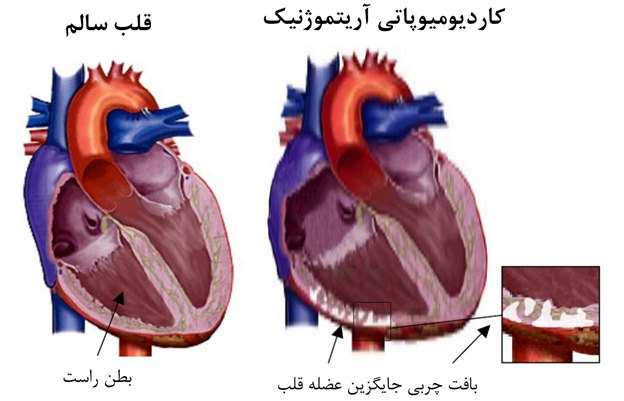
کاردیومیوپاتی آریتموژنیک (Arrhythmogenic cardiomyopathy) چیست و چه خطراتی دارد؟
کاردیومیوپاتی آریتموژنیک (ACM) یک بیماری ارثی میباشد که میتواند یکی از دو بطن و یا حتی هر دوی آنها را تحت تاثیر قرار بده. در این بیماری، پروتئینهای میان عضلههای قلب غیر عادی هستند. بافت و سلولهای عضلانی مرده با بافتهای چربی و فیبری جایگزین شوند. در نتیجه دیوارههای حفرههای قلب نازک میشوند و کارایی قلب برای پمپاژ خون در بدن کاهش مییابد. افراد مبتلا به کاردیومیوپاتی آریتموژنیک معمولا در ریتم قلب منظم خود دچار مشکلاتی هستند و از طرفی کاهش کارایی قلب برای پمپاژ خون نیز باعث بروز علائم نارسایی قلبی میشود.
این بیماری میتواند نوجوانان و بزرگسالان را تحت تاثیر قرار دهد و حتی باعث مرگ ناگهانی ورزشکاران جوان باشد. از طرفی ورزشهای سنگین و طولانی میتواند باعث تشدید علائم کاردیومیوپاتی آریتموژنیک شود به همین دلیل لازم است کسانی که مبتلا به این بیماری هستند یا احتمال ابتلا برای آنها وجود دارد در این خصوص با پزشک خود صحبت کنند تا ورزش آنها تحت نظارت پزشک متخصص باشد.
علائم بیماری کاردیومیوپاتی چیست؟
در صورتی که کاردیومیوپاتی در مراحل اولیه خود باشد یا بیماری خفیفی باشد ممکن است علائم و نشانهای از خود نشان ندهد؛ اما با تشدید بیماری علائم زیر معمولا تجربه میشوند:
- تنگی نفس با فعالیت یا حتی در حالت استراحت
- تورم پاها، مچ پا و پاها
- نفخ شکم به دلیل تجمع مایعات
- سرفه در حالت دراز کشیده
- مشکل دراز کشیدن برای خوابیدن
- خستگی
- ضربان قلب که احساس تند، تپش یا بالا زدن دارد
- ناراحتی یا فشار در قفسه سینه
- سرگیجه، سبکی سر و غش
روش های تشخیص کاردیومیوپاتی کدامند؟
پرشک برای تشخیص کاردیومیوپاتی علاوه بر یک معاینه فیزیکی، سوالاتی در مورد سوابق و بیماریهای شخص و خانواده میپرسد؛ علاوه بر این موارد در مورد علائم معمول این بیماری از شخص پرسیده میشود که آیا تجربه میشوند یا خیر در صورت بروز این علائم، در مورد زمان رخ دادن آنها پرسیده میشود. به طور مثال آیا ورزش کردن باعث بروز این علائم میشود؟ اگر پزشک با معاینه و پرسشهای اولیه مشکوک شود که شخص به کاردیومیوپاتی مبتلا است ممکن است از آزمایشهای مختلف برای تشخیص نهایی استفاده کند. در ادامه این آزمایشها بررسی میشوند.
- اشعه ایکس قفسه سینه:
تصویری از قلب که اندازه قلب و حفرههای آن را نشان میدهد تا بررسی شود که معمول است یا خیر.
- اکوکاردیوگرافی:
در این آزمایش از امواج صوتی برای تشکیل تصویر قلب استفاده میشود. در این تصویر اندازه و حرکات قلب در طول هر تپش بررسی میشود و عملکرد دریچههای قلب نیز قابل مشاهده است.
الکتروکاردیوم یک روش غیرتهاجمی برای بررسی عملکرد قلب است و با کمک الکترودهایECG ، سیگنالهای الکتریکی قلب را از طریق پوست اندازهگیری میکند. به کمک این سیگنالهای الکتریکی میتوان اختلال در ریتم قلب، عملکرد و آسیب هر بخش از قلب را بررسی کرد. دستگاه نوار قلب زیستل از مدرن ترین دستگاه های موجود در بازار ECG است که میتواند نوار قلب شش کانال را از طریق الکترودهای متصل به دستها و پای چپ با دقت بالا اندازهگیری کند. شما میتوانید فایل خروجی این نوار قلب را به صورت PDF برای پزشک معالجتان ارسال کنید.
- تست استرس تردمیل:
ریتم قلب، فشار خون و تنفس هنگام راه رفتن روی تردمیل در این تست بررسی میشود. در این آزمایش با ارزیابی علائم، طرفیت ورزش شخص تعیین میشود و همچنین در صورت بروز ریتم نامنظم در هنگام ورزش، تشخیص داده میشود.
- کاتتریزاسیون قلبی:
در این روش، فشار درون حفرههای قلب با کمک یک لوله نازک به روش تهاجمی اندازهگیری میشود تا شدت پمپاژ خون در قلب بررسی شود. در این روش، انسداد رگهای خونی نیز آشکار میشود.
- ام آر آی قلب:
در این آزمایش، تصویر قلب به کمک میدانهای مغناطیسی و امواج رادیویی ایجاد میشود. اگر روش اکوکاردیوگرافی برای تشخیص نتواند کمک کند پزشک ممکن است این نوع تصویربرداری را تجویز کند.
- سیتیاسکن قلب:
در سیتیاسکن، یک لوله اشعه ایکس در اطراف بدن میچرخد تا از قلب و قفسه سینه تصویربرداری کند. در این تست، اندازه و عملکرد قلب و دریچههای آن ارزیابی میشود.
- آزمایشات خونی:
ممکن است آزمایش خونهای مختلفی برای بررسی عملکرد کلیه، تیروئید، کبد و سطح آهن انجام شود. همچنین به کمک آزمایش خون میتوان سطح پپتید ناتریورتیک نوع B (BNP)اندازهگیری شود. این پروتئین در قلب تولید میشود و ممکن است در طول نارسایی قلبی که از مهمترین نشانههای کاردیومیوپاتی است افزایش یابد.
- آزمایش یا غربالگری ژنتیک:
از مهمترین علل بیماری کاردیومیوپاتی ارث و انتقال از خانواده است. پزشک شما ممکن است آزمایش ژنتیک را برای شما مناسب ببیند. غربالگری یا آزمایش ژنتیکی میتواند شامل بررسی بستگان درجه یک شما باشد.
روش های درمان کاردیومیوپاتی کدامند؟
کاردیومیوپاتی درمان کامل ندارد اما میتوان با کمک روشهای مختلفی آن را کنترل کرد و بهبود داد تا بیماران بدون مشکل به زندگی روزمره خود ادامه دهند و پیشرفت آن را متوقف یا کند کند. روند درمانی این بیماری مدیریت علائم آن است که پزشک شما ممکن است با روشهای زیر آن را کنترل کند:
- داروها
به کمک داروهای مختلف میتوان جریان خون را بهبود داد و علائم را کنترل کرد یا دیگر بیماریهای زمینهای که باعث بروز کاردیومیوپاتی شدهاند را درمان کرد. پزشک با توجه به شرایط بیمار ممکن است داروهای رقیق کننده مانند وارفارین، بتابلاکرهایی مانند پروپرانولول یا داروهای کاهش کلسترول را تجویز کند.
- دستگاههایی برای اصلاح آریتمیها
ضربانسازها یا دفیبریلاتورهای کاردیوورتر قابل کاشت (ICD) برای کنترل ریتمهای نامنظم قلب استفاده میشوند و در هنگام وقوع آریتمی با ایجاد تکانههای الکتریکی ضربان شما را کنترل میکنند.
- دستگاههایی برای بهبود جریان خون
برخی از دستگاهها با کمک به قلب باعث میشوند تا پمپاژ خون بهبود بخشیده شود و کاهش جریان خون جبران شود. دستگاههای درمان همگامسازی مجدد قلب (CRT) انقباضات بین سمت چپ و راست قلب را کنترل میکنند و دستگاه کمکی بطن چپ (LVAD) به پمپاژ خون از بطن چپ کمک میکند.
- جراحی
اگر علائم کاردیومیوپاتی شدید شوند یا شرایط زمینهای دیگر شرایط را برای بیمار خطرناک کند ممکن است پزشک جراحی را برای بیمار مناسب ببیند. جراحیهای قلب باز یا پیوند قلب زمانی تجویز میشود که دیگر درمانها کارآمد نبوده باشد.
پیشگیری بیماری کاردیومیوپاتی چگونه است؟
در اکثر موارد، کاردیومیوپاتی پیشگیری ندارد. در صورتی که در خانواده سابقه این بیماری وجود دارد حتما به پزشک مراجعه شود. سبک زندگی سالم میتواند خطر ابتلا به کاردیومیوپاتی و دیگر بیماریهای قلبی را کاهش دهد. از مواردی که در جهت سبک زندگی سالم میتوان رعایت کرد عبارت است از:
- اجتناب از مصرف الکل و مواد مخدر
- کنترل فشار خون بالا، کلسترول بالا و دیابت
- رژیم غذایی سالم
- ورزش منظم
- خواب کافی
- کاهش استرس
کاردیومیوپاتی و بارداری چه ارتباطی دارند؟
زنان باردار ممکن است کاردیومیوپاتی را در طول بارداری یا بعد از آن تجربه کنند اما معمولا اواخر بارداری یا چند ماه بعد از زایمان زمان معمولتری است. این نوع از کاردیومیوپاتی را کاردیومیوپاتی حین زایمان مینامند و علت آن نیز مشخص نیست. اگر چه این مشکل جدی است اما بسیار نادر است و احتمال ابتلا به آن کم است.
اگر مادر مبتلا به بیماری کاردیومیوپاتی باشد، بارداری میتواند باعث تشدید آن شود. در صورتی که بیماری خفیف است و علائم و عارضهای از خود نشان نمیدهد میتوان حاملگی بیخطری را پشت سر گذاشت.
موارد زیر میتوانند احتمال بروز کاردیومیوپاتی را در حین بارداری افزایش دهند:
- سن مادر بالای 35 سال یا بسیار جوان
- ارث و ژن آمریکایی آفریقایی
- فشارخون بالا در طول بارداری
- رژیم غذایی نامناسب و دریافت نکردن ویتامین و مواد مغذی کافی در طول بارداری
- وجود شرایط پزشکی دیگر مانند عفونت، چاقی و بیماریهای خود ایمنی
- دوقلو یا بیشتر بودن فرزند و یا سابقه زایمانهای متعدد در گذشته
- کشیدن سیگار و مصرف الکل
- مصرف بعضی از داروها
اگر دچار کاردیومیوپاتی هستید یا سابقه آن در خانواده شما وجود دارد، قبل از بارداری حتما با پزشک خود مشورت کنید و در مورد روشهای کمک به سلامت قلب خود در طول و یا بعد از بارداری بپرسید.